
【引用本文】
Guo, Yi-Fan et al. “Assessment of significant hepatic damage in young patients with chronic hepatitis B to initiate the antiviral treatment: The APLB score.” Antiviral research, vol. 241 106234. 5 Jul. 2025, doi:10.1016/j.antiviral.2025.106234
1
研究背景及目的
慢性乙型肝炎(Chronic Hepatitis B, CHB)作为全球性公共卫生问题,是导致肝硬化及肝细胞癌(HCC)的重要病因。现有循证医学证据表明,规范的抗病毒治疗可有效抑制病毒复制,显著降低肝硬化及HCC的发生风险,从而延缓疾病进展。《慢性乙型肝炎防治指南(2022年版)》已对治疗指征进行重要修订,进一步扩大了抗病毒治疗的适应人群。
然而,对于年龄<30岁且ALT水平正常的CHB患者是否应该接受抗病毒治疗,尚无建议。因此,本研究采用多中心回顾性队列设计,严格纳入标准,确保研究结果的可靠性与临床适用性。通过构建的预测模型,有望填补现有指南在该特殊人群管理中的空白,优化治疗时机选择,最终改善患者长期预后。
2 研究方法和结果
本研究采用回顾性队列研究设计,纳入2011年1月至2022年12月期间接受肝脏穿刺活检的883例慢性乙型肝炎(CHB)患者。通过系统检索患者肝活检前7天内的完整临床资料,采用单因素及多因素logistic回归分析方法,确定与显著肝损伤(SHD,定义为≥G2炎症或≥S2纤维化)相关的独立危险因素。
3 研究发现
本研究中有近三分之一的ALT<40 U/L的CHB年轻患者出现SHD。
SHD的危险因素有:
① ALT≥35/25 U/L(M/F);
② PLT(血小板计数)<200×10⁹/L;
③ HBV DNA:2000 IU/ml-2×10⁷ IU/ml;
④ LSM(肝脏硬度值):7.0-12.5 kPa; ≥12.5 kPa。
针对本研究人群,相对于30/19U/L (M/F), 20U/L这两个界值,35/25 U/L (M/F)更有意义。
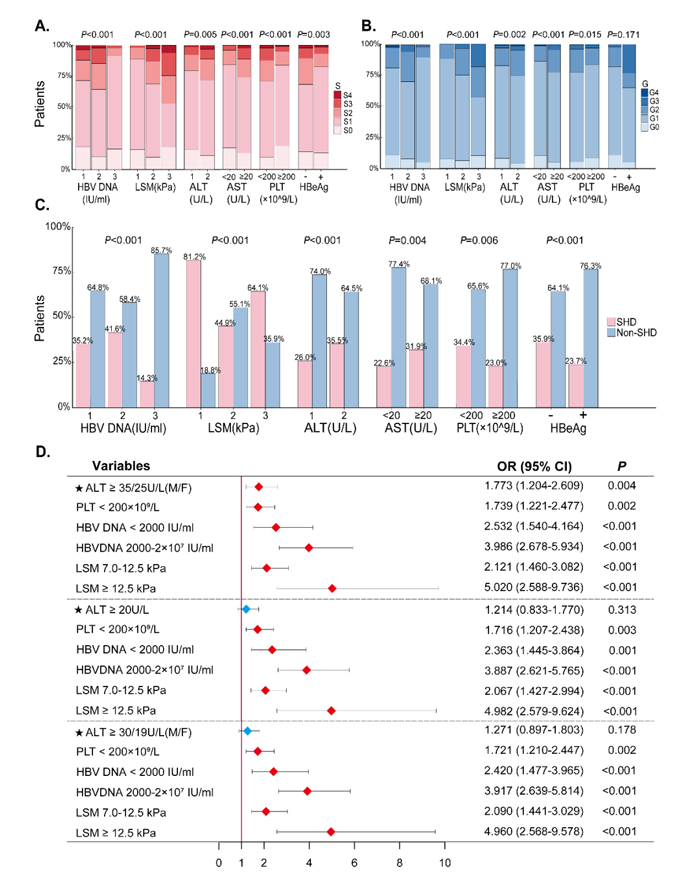
图1 整组患者的临床特征趋势检验。趋势检验(A)按G级分层,(B) S级分层,(C)存在显著肝损伤(HBV DNA, 1: <2000 IU/mL, 2: 2000 - 2 × 107IU/mL, 3: ≥2×107IU/mL;LSM, 1: <7.0 kPa, 2: 7-12.5 kPa, 3: ≥12.5 kPa;ALT, 1: <35/25 U/L[M/F],2: ≥35/25 U/L[M/F])。(D)针对全组人群显著肝损害相关因素的多变量logistic回归分析
1. HBV DNA水平与肝损伤程度的相关性
本研究发现,HBV DNA水平在2000 IU/ml至2×10⁷ IU/ml范围内的患者肝损伤程度显著加重,而HBV DNA水平>2×10⁷ IU/ml(免疫耐受期)的患者肝损伤相对较轻;约43.6%的免疫耐受期患者(其中85.7%无显著肝损伤)可能无需立即启动抗病毒治疗,但仍需密切随访监测,以便在病情变化时及时干预。这个结果与既往研究一致(de Rie et al., 2017)。
2. 免疫耐受期的免疫学特征
最新研究揭示了免疫耐受期患者的独特免疫特征:表现为恒定T细胞减少,调节性T细胞(Treg)和耗竭T细胞增多(Zhang et al., 2023)。这类患者通常具有以下临床特点:
• 持续高水平的血清HBsAg和HBV DNA载量;
• ALT水平维持在正常范围内;
• 肝脏组织学检查多未见明显异常。
其机制可能与肝内耗竭CD8⁺ T细胞与调节性CD4⁺ T细胞在免疫抑制性微环境中的相互作用有关。尽管这些细胞与ALT水平呈正相关,但它们可能通过抑制过度免疫反应来减轻肝脏病理损伤,这为解释免疫耐受期患者肝损伤较轻的现象提供了理论依据。
3. ALT阈值设定的临床意义
ALT作为肝功能评估的常规指标,其临界值的设定一直存在争议。《慢性乙型肝炎防治指南(2022年版)》虽建议降低ALT治疗阈值,但尚未确立明确的数值标准(You et al., 2023)。本研究通过对比分析发现:
• 采用35/25 U/L(男/女)作为ALT临界值时,对显著肝损伤(SHD)的评估价值优于30/19 U/L和20 U/L标准;
• ROC曲线分析显示,三种临界值的曲线下面积(AUC)虽无统计学差异,但35/25 U/L界值的AUC略高;
• 结果同时表明,单纯依赖降低ALT临界值并不能有效鉴别SHD患者。
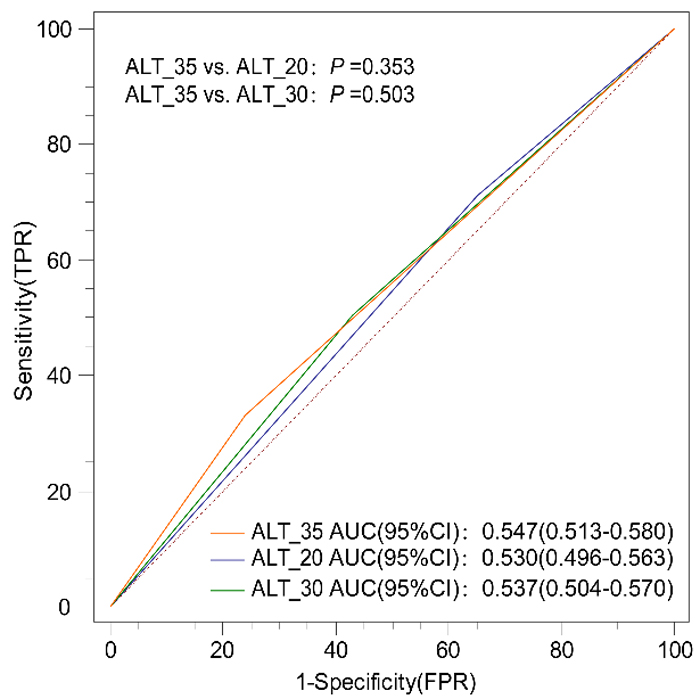
图2 不同ALT界值评估SHD的ROC曲线比较
接下来,本研究采用3:1的比例将所有入组患者随机分配至建模组(663例)和验模组(220例),两组基线特征无显著差异。基于建模组多因素分析结果建立APLB评分,并根据其分值将此类患者分为三个危险水平:低风险(A级),SHD发生概率<22.5%(APLB评分:4-6分);中风险(B级),发生SHD概率为28.1%-64.5%(APLB评分为7-11分);高风险(C级),SHD发生概率>72.5%(APLB评分:12-15分)。
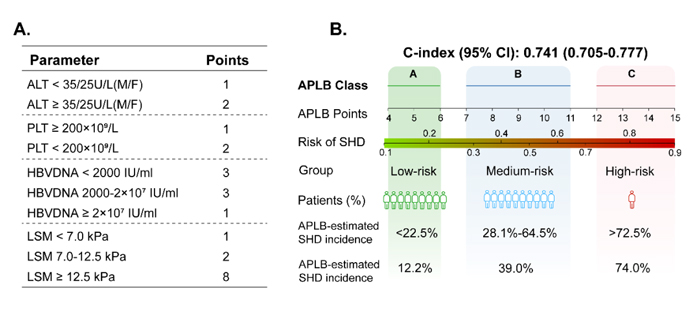
图3 新型评分模型的开发与评价(A)基于OR值计算APLB。(B)用于估计SHD风险的诺曼图。
基于上述关键危险因素,本研究成功构建了APLB(ALT-Platelet-LSM-HBV DNA)评分模型。该模型展现出卓越的诊断效能,其受试者工作特征曲线下面积(AUC)达0.731(95%CI:0.695-0.764),显著优于传统指标APRI、FIB-4以及肝脏硬度检测(LSM)(P<0.01)。在临床应用中,APLB评分展现出理想的鉴别价值:当评分<6分时,排除显著肝损伤(SHD)的敏感性为80.2%;当评分>12分时,确诊SHD的特异性高达97.5%。
模型验证结果显示,在独立验证队列中,APLB模型的AUC值同样显著优于对照指标(P<0.05),进一步证实了其优越的诊断性能。通过校准曲线分析可见,训练集与验证集的预测概率与观察概率均紧密贴合理想对角线(P>0.05),表明该模型具有良好的校准度,预测结果与实际情况高度一致。
为评估模型的稳健性,采用200次10倍交叉验证法进行内部验证。结果显示:训练集的平均AUC为0.721(四分位距IQR:0.674-0.768),验证集平均AUC达0.771(IQR:0.684-0.848)(图5C-F)。这一结果不仅证实了APLB评分模型具有优异的重复性,更表明其在独立人群中的诊断效能与原始建模队列相当,展现了良好的临床适用性。
本研究建立的APLB评分模型通过严格的统计学验证,为临床医师评估ALT正常的年轻CHB患者肝损伤程度提供了可靠的量化工具,有助于实现精准化的治疗决策。
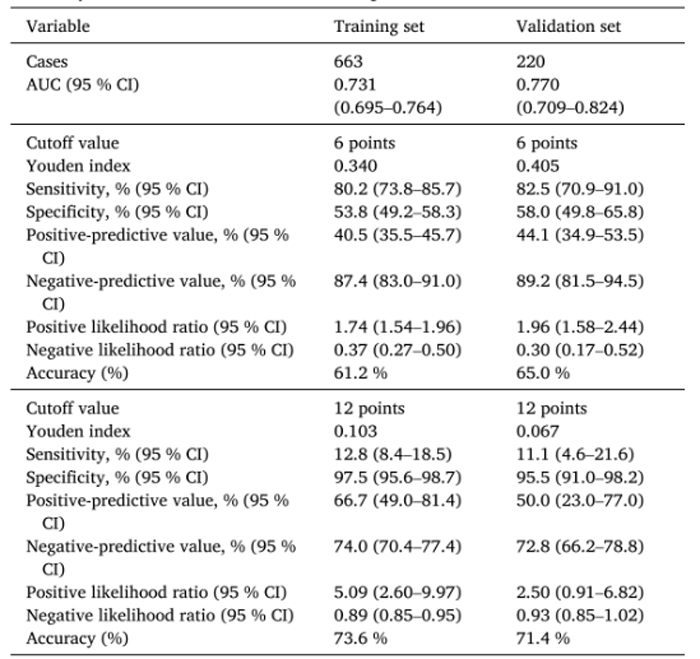
图4 APLB模型估计SHD风险的准确性
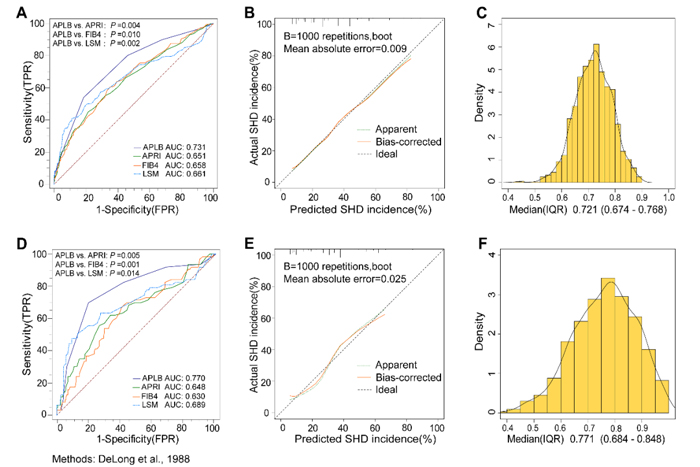
图5 APLB在评估SHD中的验证和预测性能。(A/D) APLB、APRI、FIB-4指数和LSM在建模/验模组中的ROC曲线比较; (B/E) 建模/验模组中APLB预测性能的有效性;(C/F)建模/验模组中,APLB的200次10倍交叉验证
4 结论
本研究中,近1/3的年轻患者且ALT <40 U/L的CHB者出现SHD。ALT临界值为35/25 U/L (M/F)是与严重肝损伤相关的高危因素;在这组患者中,我们的新建立的APLB评分模型是一种临床友好、无创的方法,且诊断性能优于APRI和FIB-4指数,有望为该患者群体的抗病毒治疗决策提供指导。
通讯作者
• 纪冬
• 肝病医学部肝病科副主任兼九病区负责人,主任医师,教授,博士生导师
• 内科学博士,美国杜克大学免疫学博士后
• 中国研究型医院学会肝病(中西医结合)专委会副主任委员
• 北京医师协会门脉高压症专科医师分会常务理事
• 《中国肝脏病杂志(电子版)》副主编,Clin Gastroenterol Hepatol, Hepatol Int,《临床肝胆病杂志》审稿专家。
• 研究成果多次在APASL、EASL及AASLD大会发布
• 近5年来以第一或通信作者发表SCI论文45篇(总影响因子410分,单篇他引最高800余次,TOP期刊包括Journal of Hepatology, Hepatology, The American Journal of Gastroenterology, Clinical Infectious Diseases
通讯作者 • 王福生 • 中国科学院院士、中国医学科学院学术咨询委员会学部委员、主任医师、教授,博士生导师 • 解放军总医院第五医学中心感染病医学部主任 • 国家感染性疾病临床医学研究中心主任 • 北京大学传染病学系主任 • 长期从事感染病的临床诊治、转化研究及生物安全工作,圆满完成抗击SARS、援塞抗埃和抗击新冠肺炎等多起重大疫情临床救治。擅长病毒性肝炎、艾滋病和疑难危重肝病的临床诊治工作,并结合临床难题开展研究,开拓了疑难肝病和艾滋病等疾病细胞治疗与研究的新方向 • 国务院学位委员会第八届学科评议组专家,中华医学会感染病学分会候任主任委员;《Infectious Diseases & Immunity》杂志主编,《中华肝脏病杂志》副主编。国家杰出青年基金获得者,国家自然科学基金创新研究群体牵头人,全国创新争先奖状获得者,全国优秀科技工作者,全国抗击新冠肺炎疫情先进个人,全国优秀共产党员 第一作者 • 郭忆凡 • 北京大学302临床医学院内科学硕士研究生

 简体中文
简体中文
 ENGLISH
ENGLISH

